Article cpnm 010
LE SOMMEIL
Quand le cerveau n’arrive plus à ralentir

> Camille, 32 ans, est épuisée.
Ses journées sont longues, mentalement chargées, et pourtant ses nuits ne lui apportent qu’un faible soulagement. Elle dort, mais se réveille fatiguée, tendue, avec l’impression que son cerveau n’a jamais réellement “débranché”. Elle ne décrit pas forcément des nuits blanches, mais un sommeil léger, fragmenté, peu réparateur.
> Comme beaucoup, elle se demande : « Pourquoi mon corps est épuisé, mais mon cerveau refuse de se calmer ? »
–
On parle souvent du sommeil comme d’un état passif, une simple pause entre deux journées. En réalité, le sommeil est un processus neurobiologique actif, finement régulé, qui engage de nombreuses structures cérébrales. Dormir ne consiste pas à “tomber inconscient”, mais à laisser le cerveau changer de mode de fonctionnement.
Lorsque ce système se dérègle, les troubles du sommeil apparaissent : difficultés d’endormissement, réveils nocturnes, sommeil non réparateur, décalage des rythmes, hyperéveil nocturne. L’insomnie n’est alors qu’une manifestation possible d’un déséquilibre plus global du système veille–sommeil.
> Pour comprendre pourquoi le cerveau n’arrive parfois plus à ralentir, il faut d’abord comprendre comment il s’endort normalement.
Comprendre le sommeil : un équilibre neurobiologique complexe
Explication :
Le sommeil n’est pas une absence d’activité cérébrale
Contrairement à une idée reçue, le cerveau ne “se repose” pas pendant le sommeil. Il change de mode de fonctionnement.
Durant la nuit, le cerveau :
-
- consolide la mémoire et les apprentissages
- régule les émotions
- diminue la charge de stress accumulée
- optimise les fonctions attentionnelles et exécutives
- participe à l’élimination de déchets métaboliques cérébraux
Le sommeil est donc indispensable à l’équilibre cognitif, émotionnel et physiologique.
Les grands systèmes cérébraux impliqués
dans le sommeil
Le sommeil résulte d’une coordination fine entre plusieurs structures cérébrales,
dont les rôles sont complémentaires.
Le Tronc Cérébral
Le socle de l’éveil et de l’endormissement
Il régule les états de vigilance et agit comme un interrupteur biologique entre veille et sommeil.
L’Hypothalamus
Le chef d’orchestre
Il contient le noyau suprachiasmatique, soit notre horloge biologique interne. Il ajuste le sommeil en fonction de la lumière, de l’heure, des rythmes corporels et hormonaux.
Le Thalamus
Le filtre sensoriel nocturne
Pendant le sommeil, le thalamus réduit la transmission des informations sensorielles, ce qui permet au cerveau de ne plus réagir aux stimuli externes.
Quand ce filtrage est inefficace, le cerveau reste trop sensible à l’environnement (bruits, sensations internes).
Le Système Limbique
(dont l’amygdale)
Il joue un rôle central dans la gestion des émotions.
Un système limbique hyperactif maintient un état d’alerte émotionnelle, incompatible avec l’endormissement profond.
Le rôle clé des neurotransmetteurs
et des hormones
Le sommeil dépend d’un équilibre neurochimique précis, entre autres :
Adénosine
S’accumule dans le cerveau tout au long de la journée, provoquant une somnolence croissante et une pression de sommeil.
GABA
Neurotransmetteur inhibiteur, il ralentit l’activité cérébrale et favorise la relaxation profonde et l’endormissement
Mélatonine
Produite par la glande pinéale en l’absence de lumière, elle signale au corps qu’il est temps de dormir. Elle synchronise le rythme veille–sommeil
Cortisol
Appelé « Hormone du stress » mais aussi du réveil, son taux augmente le matin pour stimuler l’éveil. Elle doit donc diminuer le soir pour permettre l’endormissement
Un déséquilibre de ces systèmes peut empêcher le cerveau de basculer vers le mode “sommeil”, même en cas de grande fatigue.
Quand tout se dérègle :
troubles du sommeil et hyperéveil cérébral
Chez une personne qui dort bien, l’endormissement est un processus automatique. Le cerveau passe progressivement d’un mode « éveil » à un mode « sommeil », sans effort conscient.
Chez les personnes présentant des troubles du sommeil, ce basculement ne se fait plus correctement. Non pas par manque de fatigue, mais parce que le cerveau reste activé au mauvais moment.
Les troubles du sommeil sont donc avant tout des troubles de la régulation de l’éveil.
L’Hyperéveil :
un cerveau qui ne désactive plus ses systèmes d’alerte
Le mécanisme central retrouvé dans la majorité des troubles du sommeil chroniques est un état d’hyperéveil neurophysiologique.
Même la nuit, le cerveau continue de fonctionner comme s’il devait analyser, anticiper ou se protéger.
Sur le plan cérébral, les systèmes de l’éveil (tronc cérébral, hypothalamus, cortex) ne se désactivent pas suffisamment. Le système limbique, et en particulier l’amygdale, reste également plus actif, maintenant un état d’alerte émotionnelle.
•
Concrètement, cela se traduit par :
Un cerveau qui « ne décroche pas ».
Une vigilance accrue aux pensées et aux sensations corporelles.
Une difficulté à atteindre un sommeil profond, même en cas de grande fatigue.
Un sommeil qui devient alors fragile, léger et facilement interrompu.
•
L’hyperéveil neurophysiologique est un état d’activation accrue du système nerveux central et de l’axe du stress, constituant le mécanisme central de l’insomnie chronique.
Il se manifeste par une hyperactivité mentale, une tension musculaire et une vigilance excessive, empêchant le basculement vers le sommeil profond.
Quand le lit devient un lieu d’éveil
Avec le temps, un phénomène de conditionnement négatif peut s’installer.
Après des nuits répétées de difficultés, le lit n’est plus associé au repos, mais à l’effort, à la frustration et à la surveillance du sommeil.
Le cerveau apprend alors implicitement que : lit = vigilance.
•
C’est ce qui explique que certaines personnes :
S’endorment plus facilement sur le canapé que dans leur lit.
Ressentent une somnolence qui disparaît dès qu’elles se couchent,
S’endorment plus facilement ailleurs que chez elles.
•
Le problème n’est pas l’incapacité à dormir, mais l’association apprise entre le lit et l’éveil.
Une désynchronisation des rythmes biologiques
Le sommeil dépend aussi d’une bonne synchronisation de l’horloge biologique.
Des horaires irréguliers, une exposition tardive à la lumière ou des variations importantes entre semaine et week-end envoient des signaux contradictoires au cerveau.
Même en présence de fatigue, les signaux biologiques ne sont alors pas suffisamment alignés pour permettre un sommeil stable et réparateur.
Pourquoi ces mécanismes s’auto-entretiennent
Ces différents phénomènes ne s’additionnent pas : ils se renforcent mutuellement.
L’hyperéveil empêche le sommeil profond, le manque de sommeil augmente la réactivité émotionnelle, et les nuits difficiles renforcent l’anticipation négative.
Progressivement, le trouble du sommeil devient autonome, même lorsque le facteur déclencheur initial a disparu.
Activation Physiologique de l’Insomnie
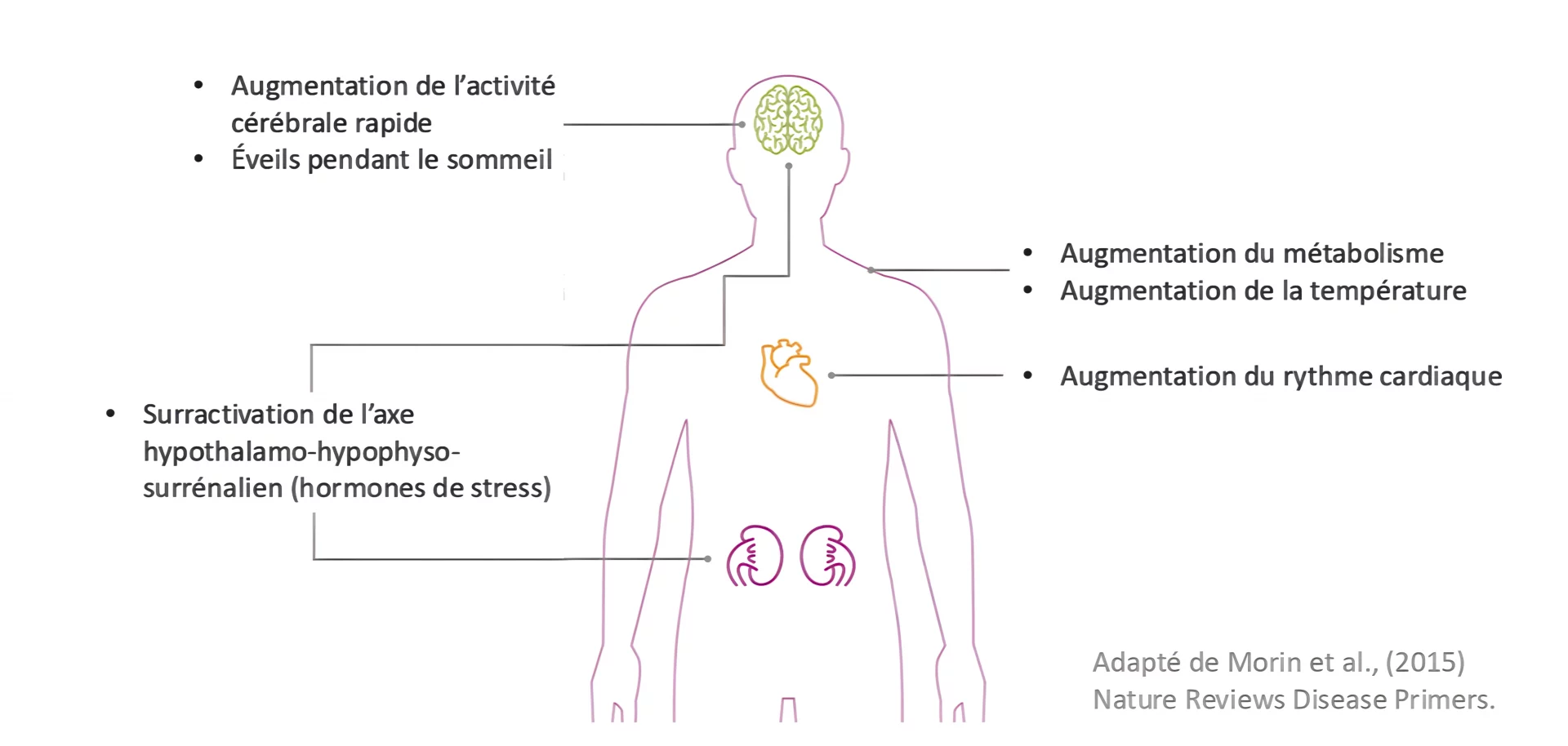
On distingue classiquement trois grandes formes d’insomnie, faciles à repérer selon le moment de la nuit où le sommeil se dérègle :
Insomnie d’endormissement → le soir
Insomnie de maintien → au milieu de la nuit
Insomnie matinale → trop tôt le matin
Ces formes peuvent coexister ou évoluer dans le temps, mais elles sont souvent liées à un même mécanisme central : un état d’hyperéveil chronique.
•
Chez de nombreuses personnes souffrant d’insomnie chronique, cet hyperéveil est associé à un dérèglement du système de gestion du stress, appelé axe hypothalamo-hypophyso-surrénalien (axe HPA). En situation de stress prolongé, ce système maintient une production élevée de cortisol, y compris le soir, au moment où cette hormone devrait normalement diminuer.
•
Ce fonctionnement favorise :
→ un cerveau trop activé au moment du coucher,
→ des difficultés d’endormissement,
→ un sommeil plus léger et fragmenté,
→ une diminution du sommeil profond et réparateur.
•
Un cercle vicieux peut alors s’installer :
Le stress perturbe le sommeil, et le manque de sommeil augmente à son tour la réactivité au stress.
📌 Ce qu’il faut retenir :
Les troubles du sommeil ne sont pas un simple manque de repos.
Ils reflètent un déséquilibre du système veille–sommeil, dominé par un hyperéveil cérébral, émotionnel et sensoriel.
Comprendre ces mécanismes permet de sortir d’une logique de lutte contre la nuit et d’orienter les interventions vers ce qui empêche réellement le cerveau de s’éteindre.
2 Exemples Concrets de Trouble du Sommeil
Cas tirés de ma pratique clinique
*Les cas cliniques présentés sont fictifs et à titre d’illustration uniquement*
Difficultés d’endormissement
et cerveau en surchauffe
Alex, 36 ans, consultant
Alex redoute le moment du coucher.
La journée, il est fatigué, parfois épuisé, mais dès qu’il se met au lit, son cerveau s’emballe. Les pensées arrivent en rafale : ce qu’il a oublié de faire, ce qu’il devra gérer demain, des conversations passées, parfois des inquiétudes sans objet précis.
Il peut rester éveillé une à deux heures avant de s’endormir, à se retourner, à regarder l’heure, à calculer combien de temps il lui reste pour dormir.
Avec le temps, le lit est devenu un lieu de tension. Alex anticipe ses difficultés dès la fin de la journée. Plus l’heure du coucher approche, plus il se sent nerveux. Certaines nuits, il finit par se lever et s’endort sur le canapé, épuisé.
–
Problèmes identifiés
Alex présente une insomnie d’endormissement qui est entretenue par :
- un hyperéveil cognitif en soirée,
- une forte anxiété de performance du temps de sommeil (« il faut que je dorme »),
- un conditionnement négatif : le lit est associé à l’échec et à la lutte.
Son cerveau reste en mode “résolution de problèmes” au moment où il devrait ralentir.
–
Solutions mises en place
Des ajustements simples et concrets ont été introduits :
✅ Mise en place d’un temps fixe de décharge mentale en début de soirée pour écrire ce qui occupe son esprit.
✅ Diminution progressive des stimulations (aucun écran au moins 1h30-2h avant l’heure du coucher) et mise en place de technique de respiration profonde.
✅ Interdiction de rester au lit à ruminer : lorsqu’il ne s’endort pas, Alex se lève et fait une activité neutre jusqu’à ce que la somnolence revienne.
✅ Suppression des comportements de contrôle (regarder l’heure, calculer le temps de sommeil).
✅ Stabilisation de l’heure de lever, peu importe l’heure à laquelle il s’est endormi la veille, pour renforcer la pression de sommeil.
–
Résultats
Après quelques semaines, le temps d’endormissement diminue nettement. Le lit redevient progressivement un lieu associé au repos. Alex décrit moins d’appréhension le soir et une diminution claire de la lutte mentale au moment du coucher.
Réveils nocturnes
et hypervigilance émotionnelle
Sophie, 47 ans, enseignante
Sophie s’endort relativement facilement, mais son sommeil est très fragile.
Elle se réveille plusieurs fois par nuit, parfois sans raison apparente, parfois au moindre bruit. Une fois réveillée, elle met du temps à se rendormir, le corps tendu, l’esprit en alerte.
Dans la journée, Sophie gère beaucoup de responsabilités. Elle se décrit comme quelqu’un de très impliqué, souvent en mode “tenir le coup”.
Le soir, elle est épuisée, mais son corps semble incapable de se relâcher complètement.
–
Problèmes identifiés
L’évaluation met en évidence un état d’hypervigilance émotionnelle :
- le système nerveux reste activé la nuit,
- le filtrage sensoriel est inefficace,
- le sommeil est léger et facilement interrompu.
Son cerveau ne se sent jamais totalement en sécurité pour se désengager.
–
Solutions mises en place
Le travail s’est concentré sur des leviers concrets :
✅ Introduction de pauses régulatrices dans la journée pour réduire la surcharge cognitive et émotionnelle accumulée.
✅ Mise en place d’un rituel du soir apaisant, avec diminution progressive des stimulations et pratique de la relaxation (par exemple, technique de scan corporel, respirations profondes).
✅ Limitation des comportements de contrôle nocturnes (se lever fréquemment, analyser les réveils).
✅ Heures de lever régulières pour stabiliser les rythmes biologiques.
–
Résultats
Progressivement, les réveils nocturnes diminuent. Le sommeil devient plus continu. Sophie décrit surtout une sensation nouvelle de relâchement, tant la nuit que dans la journée, et une meilleure récupération émotionnelle.
Stratégies concrètes pour aider
le cerveau à ralentir

Sortir les pensées de la tête
avant de se coucher
Lorsque le cerveau reste actif le soir, ce n’est pas parce qu’il aime nous embêter, mais parce qu’il tente de traiter des informations non résolues.
Aller se coucher sans avoir “fermé les dossiers” de la journée favorise les ruminations nocturnes.
Prévoir un temps fixe en début de soirée (30–60 min avant le coucher)
•
Noter sur papier les tâches en suspens, les préoccupations du moment, etc.
•
Fermer ensuite ce carnet jusqu’au lendemain.
Objectif
Dire explicitement au cerveau qu’il n’a plus besoin de travailler la nuit.
Erreur fréquente
Faire cet exercice au lit → cela entretient l’association lit = réflexion.

Réapprendre au cerveau
que le lit sert à dormir
Quand on reste longtemps éveillé dans son lit, à ruminer ou à lutter contre le sommeil, le cerveau apprend que le lit est un lieu d’éveil.
C’est l’un des mécanismes les plus puissants dans l’insomnie d’endormissement.
Le lit est réservé au sommeil, pas à réfléchir ou “attendre” le sommeil
•
Si le sommeil ne vient pas après un certain temps : se lever, aller dans une autre pièce ou faire une activité calme et peu stimulante
•
Retourner au lit seulement quand la somnolence revient.
Objectif
Restaurer l’association lit = sommeil, pas lit = lutte.
Erreur fréquente
Rester au lit en espérant “que ça finira par venir”.

Stabiliser l’heure de lever
(même après une mauvaise nuit)
Beaucoup de personnes tentent de “rattraper” une mauvaise nuit en dormant plus longtemps le matin.
Cela soulage sur le moment, mais fragilise le sommeil suivant.
Choisir une heure de lever stable, y compris le week-end,
éviter de se recoucher après le réveil,
•
Restreindre le temps passé au lit
•
Limiter les siestes (courtes et tôt dans la journée si nécessaires).
Objectif
Renforcer la pression de sommeil le soir suivant et aider le cerveau à retrouver un rythme clair.
Erreur fréquente
Dormir beaucoup plus tard le week-end → désynchronisation du rythme veille–sommeil.

Faire redescendre le système nerveux avant le coucher
Un corps tendu et vigilant ne permet pas au cerveau de s’éteindre, même en cas de grande fatigue.
Le sommeil nécessite un signal de sécurité physiologique.
Diminuer progressivement les stimulations en soirée (lumière, écrans, activités intenses)
•
Intégrer des pratiques simples : cohérence cardiaque, étirements, bain chaud, musique douce
•
Garder une routine similaire d’un soir à l’autre.
Objectif
Faire comprendre au système nerveux que le danger est passé et que le repos est possible.
Erreur fréquente
Utiliser ces techniques pour “forcer” le sommeil → elles servent à préparer, pas à contrôler.

Arrêter de surveiller son sommeil
Regarder l’heure, calculer le nombre d’heures restantes ou analyser chaque réveil maintient le cerveau en mode contrôle : l’exact opposé du sommeil.
Tourner le cadran de l’horloge hors de vue
•
Éviter de calculer la durée ou la qualité de sommeil
•
Accepter les réveils sans chercher à les interpréter
Objectif
Retirer au cerveau la tâche de surveiller le sommeil, pour qu’il puisse s’y abandonner.
Erreur fréquente
Vouloir “optimiser” son sommeil comme une performance (p.ex : contrôle du sommeil avec montre intelligente).
📌 Ce qu’il faut retenir :
Ces stratégies ne visent pas à dormir “parfaitement”, mais à retirer les obstacles qui empêchent le cerveau de ralentir.
Appliquées de façon cohérente et progressive, elles permettent souvent de retrouver un sommeil plus continu, plus profond et plus réparateur.
Le Traitement de Référence
La Thérapie Cognitivo-Comportementale de l’Insomnie (TCC-I)
Les stratégies présentées dans cet article ne sont pas des astuces isolées.
Elles s’inscrivent dans une approche structurée appelée Thérapie Cognitivo-Comportementale de l’Insomnie (TCC-I).
La TCC-I est aujourd’hui considérée comme le traitement de référence des troubles du sommeil chroniques, selon de nombreuses recommandations cliniques internationales, devant les traitements médicamenteux.
Pourquoi ?
Parce qu’elle agit directement sur ce qui maintient les troubles du sommeil : l’hyperéveil cognitif et émotionnel, les habitudes et comportements qui fragilisent le sommeil, l’anxiété liée au coucher et à la performance du sommeil ainsi que le conditionnement négatif entre le lit et l’éveil.
Contrairement aux somnifères, qui peuvent aider à court terme mais ne traitent pas les mécanismes sous-jacents, la TCC-I vise à restaurer durablement la régulation du système veille–sommeil.
•
Il ne s’agit pas d’appliquer des règles rigides ou de “se forcer à dormir”.
La TCC-I est un accompagnement progressif et personnalisé, adapté au fonctionnement et au rythme de chaque personne.
Lorsque les troubles du sommeil persistent malgré des ajustements personnels, la TCC-I permet d’identifier précisément ce qui empêche le cerveau de s’éteindre et d’agir de manière ciblée.
Dormir, ce n’est pas lâcher prise…
c’est se sentir en sécurité
Si le sommeil ne vient pas, ce n’est pas parce que vous “faites mal les choses”.
C’est souvent parce que votre cerveau n’arrive plus à ralentir, même quand le corps est épuisé.
•
→ Le sommeil n’est pas quelque chose qu’on force.
→ Ce n’est pas une performance à réussir.
→ C’est un état qui apparaît quand le système nerveux sent que le danger est passé.
•
Les troubles du sommeil sont donc moins un problème de nuit…
qu’un problème de régulation de l’éveil.
•
La bonne nouvelle, c’est que ce système peut se rééquilibrer.
En comprenant comment votre cerveau fonctionne, en retirant ce qui entretient l’hyperéveil, et en recréant des conditions favorables au repos, le sommeil peut redevenir plus simple, plus stable et plus réparateur.
•
Et si, malgré tout, dormir reste un combat, ce n’est pas un échec :
c’est souvent le signe qu’un accompagnement ciblé peut aider à identifier précisément ce qui empêche le cerveau de ralentir.
Ressources à Consulter
ARTICLES ET LIVRES À LIRE
- Vaincre les ennemis du sommeil – Charles M. Morin
- Comment retrouver le sommeil par soi-même – Sylvie Royant-Parola
- Article sur l’histoire du sommeil à travers les âges – ici
- Article sur la thérapie cognitive-comportementale de l’insomnie : défis, pièges et pistes de solution – ici
Inscription à la Newsletter.
Recevez nos articles tous les mois.
Article écrit par
Elodie Authier (Neuropsychologue)
Vous aimeriez que l’on aborde des sujets en particulier ?
Faites le nous savoir en écrivant ci-dessous.